Hilfe und Support
Rezeptfrei online erhältlich
Versandkostenfreie Lieferung
Diese Seite enthält Informationen für Ärzte und andere Experten. Hier gibt es ausführliche Informationen zur Wissenschaft hinter Rehaler und dem Forschungsstand der CO2-Behandlung in der Medizin und in Bezug auf Migräne. Bei Anregungen, Ideen und weiteren Erkenntnissen freuen wir uns jederzeit über Ihre Nachrichten. Bitte melden Sie sich bei Troels Johansen unter tj@rehaler.com.
Rehaler ist ein neues arzneimittelfreies Gerät zur Behandlung von Migräne mit Aura. Die Behandlung ist besonders gut für Patienten geeignet, deren Aura mehr als 15 Minuten vor dem Einsetzen der Kopfschmerzen beginnt.
Das Gerät wird verwendet, indem der Patient zu Beginn der ersten Aura oder anderer Warnsignale 20 Minuten lang durch es atmet.
Der Rehaler arbeitet durch eine exakt ausbalancierte partielle Rückatmung, was bedeutet, dass ein Teil der ausgeatmeten Luft aufgefangen und anschließend zusammen mit einer kontrollierten Menge atmosphärischer Luft wieder eingeatmet wird. Die Folge ist eine Erhöhung der CO2-Menge im Körper auf einen stabilen, einstellbaren Wert zwischen 1,5 und 3,5%, während die normale arterielle Sauerstoffsättigung (SaO2) beibehalten wird, unabhängig davon, wie lange das Gerät verwendet wird.
Die Wirksamkeit von CO2 bei der Verhinderung von Migräneanfällen ist seit 1950 (Marcussen 1950) bekannt, aber bis jetzt gab es kein Gerät, das CO2 liefern konnte und gleichzeitig praktisch, kompakt und sicher war.
Die Rehaler-Behandlung wurde von 2016 bis 2017 in einer randomisierten, kontrollierten, doppelblinden Pilotstudie (Fuglsang 2018) getestet, die im Vergleich zu Placebo eine signifikant höhere Schmerzlinderung und Benutzerzufriedenheit zeigte. Es wurden keine unerwünschten Ereignisse beobachtet. Aufgrund dieser positiven Ergebnisse und der Sicherheit des Geräts erhielt es die CE-Kennzeichnung und eine große klinische Studie ist in Vorbereitung. Nach der klinischen Studie wird das Gerät auf den Markt gebracht.
Als arzneimittelfreie Behandlung kann die Rehaler-Behandlung als Ergänzung zu den gewöhnlichen Medikamenten des Patienten angewendet werden, oder als Alternative für Patienten, bei denen pharmazeutische Behandlungen kontraindiziert, problematisch oder unwirksam sind.
Kontraindikationen für die Rehaler-Behandlung:
Atemwegs- oder Herz-Kreislauf-Erkrankungen, Anämie, intrakranielle Hypertonie, vergangenes oder aktuelles zerebrales Aneurysma, frühere Gehirnoperationen. Da derzeit keine gruppenspezifischen klinischen Daten vorliegen, sollte die Rehaler-Behandlung nicht bei Kindern, Jugendlichen (<18 Jahre), schwangeren oder stillenden Frauen angewendet werden. Der Rehaler sollte nicht in Flugzeugen oder in Höhenlagen von 2.000 Metern oder mehr über dem Meeresspiegel verwendet werden.
Die Capnomigra-Studie war der erste klinische Test zur Rehaler-Behandlung bei Migräne. Es handelte sich um eine randomisierte, kontrollierte, doppelblinde Pilotstudie, an der 11 Patienten mit Migräne mit Aura teilnahmen, die 20 Minuten lang am Beginn der Aura behandelt wurden und wobei anschließend die Daten aufgezeichnet wurden. Die Studie wurde von 2016 bis 2017 in der Kopfschmerzklinik des Universitätsklinikums Aarhus (Dänemark) durchgeführt. Die Ergebnisse wurden im August 2018 in Cephalalgia veröffentlicht – der höchstrangigen Zeitschrift für Kopfschmerzen (Fuglsang 2018, https://journals.sagepub.com/doi/10.1177/0333102418797285).
Für eine Pilotstudie mit begrenztem Umfang waren die Ergebnisse bemerkenswert stark und vielversprechend für zukünftige Studien mit einer großen Teilnehmerzahl:
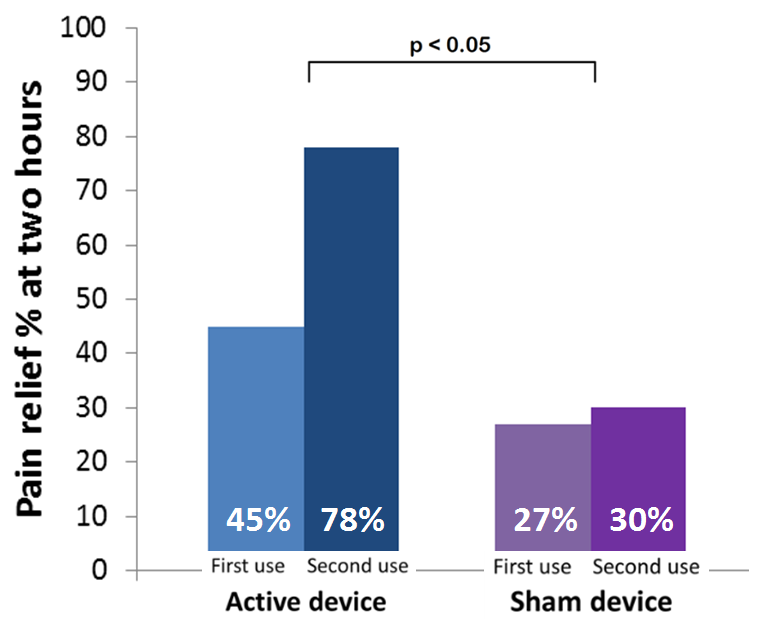
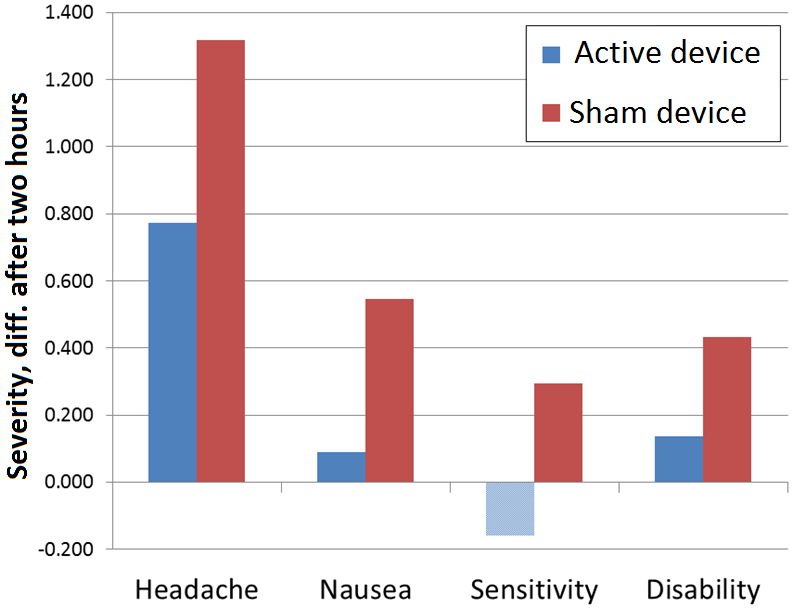
Es ist seit den späten 1940ern bekannt, dass CO2 ist einer der effektivsten zerebralen Vasodilatatoren und bei weitem der am schnellsten wirkende (Kety 1948, Madden 1993): die Erhöhung des CO2-Spiegels führt innerhalb von nur zehn Sekunden zu einem sehr starken Anstieg des zerebralen Blutflusses (CBF). Dies wirkt sofort der zerebralen Vasokonstriktion entgegen, die vor Migräneanfällen und oft bis weit in die Schmerzphase beobachtet wurde (Olesen 1990). Durch die Kopplung dieser CO2-vermittelten Vasodilatation mit einem normalen arteriellen Sauerstoffgehalt kann der Rehaler die zerebrale Sauerstoffversorgung des Gehirns um 50% oder mehr erhöhen und so die lokale Gewebehypoxie abwehren (Fuglsang 2018). Der Rückgang der Sauerstoffzufuhr im Gehirn hat sich kürzlich als sehr starker Migränetrigger erwiesen (Arngrim 2016).
Es wurde gezeigt, dass Hyperkapnie und die daraus resultierende moderate Azidämie die Erregbarkeit und Empfindlichkeit von Neuronen durch eine Reihe von Mechanismen reduzieren kann (Somjen 1998, Vause 2007, Ruusuvuori 2014):
Die Hemmung der Freisetzung von CGRP durch CO2 (Vause 2007) ist vor dem Hintergrund der jüngsten Konzentration auf CGRP-Antagonisten-Injektionen zur Migräneprophylaxe besonders interessant.
Die zerebrale Vasokonstriktion (vor und während Migräneanfällen) birgt ein erhebliches Risiko einer lokalen zerebralen Hypoxie. Es ist bekannt, dass neuronale Hypoxie Cortical Spreading Depression (CSD) (Ayata 2015, von Bornstädt 2015) induziert und aufrechterhält – das Migränetrigger-Phänomen, das bei Migräne mit Aura (MA) und einem Teil von Migräne ohne Aura (MO) auftritt. In-vitro-Studien haben gezeigt, dass Hyperkapnie mit Normoxie (wie z. B. durch den Rehaler herbeigeführt) die Auslösung und Ausbreitung von CSD deutlich hemmt (Tong 2000, Tombaugh 1994).
Der wissenschaftliche Artikel zur klinischen Studie zu Rehaler kann hier gefunden werden.
Darüber hinaus treten wir immer gerne mit Ärzten, Forschern und Patienten in Kontakt: Troels Johansen, tj@rehaler.com.
Ayata, C. & Lauritzen, M. 2015, “Spreading depression, spreading depolarizations, and the cerebral vasculature”, Physiological Reviews, vol. 95, no. 3, pp. 953-993. Link: https://www.ncbi.nlm.nih.gov/pubmed/26133935
Broessner G, Rohregger J, Wille M, et al. “Hypoxia triggers high-altitude headache with migraine features: A prospective trial”, Cephalalgia 2016; 36: 765–771. Link: https://www.ncbi.nlm.nih.gov/pubmed/26487467
Claassen, J.A., Zhang, R., Fu, Q., Witkowski, S. & Levine, B.D. 2007, “Transcranial Doppler estimation of cerebral blood flow and cerebrovascular conductance during modified rebreathing”, Journal of applied physiology (Bethesda, Md.: 1985), vol. 102, no. 3, pp. 870- 877. Link: https://www.ncbi.nlm.nih.gov/pubmed/17110510
Denuelle, M., Fabre, N., Payoux, P., Chollet, F. & Geraud, G. 2008, “Posterior cerebral hypoperfusion in migraine without aura”, Cephalalgia, vol. 28, no. 8, pp. 856-862. Link: https://www.ncbi.nlm.nih.gov/pubmed/18513260
Dexter, S.L. 1982, “Rebreathing aborts migraine attacks”, British medical journal, vol. 284, no. 6312, pp. 312. Link: https://www.ncbi.nlm.nih.gov/pmc/articles/PMC1495855/
Fuglsang, C.H., Johansen, T., Kaila, K., Kasch, H. & Bach, F.W. 2018, “Treatment of acute migraine by a partial rebreathing device: A randomized controlled pilot study”, Cephalalgia, vol. 38, no. 10, pp. 1632-1643. Link: https://journals.sagepub.com/doi/10.1177/0333102418797285
Johansen, T. 2017. “Pulmonary gas exchange and blood gas tensions: new frontiers in imaging, diagnosis and treatment”. Ph.D. Thesis. Department of Clinical Medicine. Aarhus University. Denmark. Contact tj@balancair.com to receive a copy of this thesis.
Kety, S.S. & Schmidt, C.F. 1948, “The effects of altered arterial tensions of carbon dioxide and oxygen on cerebral blood flow and cerebral oxygen consumption of normal young men”, The Journal of clinical investigation, vol. 27, no. 4, pp. 484-492. Link: https://www.jci.org/articles/view/101995
Madden, J.A. 1993, “The effect of carbon dioxide on cerebral arteries”, Pharmacology and Therapeutics, vol. 59, no. 2, pp. 229-250. Link: https://www.ncbi.nlm.nih.gov/pubmed/8278463
Marcussen, R.M. & Wolff, H.G. 1950, “Effects of carbon dioxide-oxygen mixtures given during preheadache phase of the migraine attack; further analysis of the pain mechanisms in headache.”, Archives of neurology and psychiatry, vol. 63, no. 1, pp. 42-51. Link: https://www.ncbi.nlm.nih.gov/pubmed/15408821
Pietrobon D and Moskowitz MA. “Pathophysiology of migraine”. Ann Rev Physiol 2013; 75: 365–391. Link: https://www.ncbi.nlm.nih.gov/pubmed/23190076
Olesen, J., Friberg, L., Skyhoj Olsen, T., Iversen, H.K., Lassen, N.A., Andersen, A.R. & Karle, A. 1990, “Timing and topography of cerebral blood flow, aura, and headache during migraine attacks”, Annals of Neurology, vol. 28, no. 6, pp. 791-798. Link: https://www.ncbi.nlm.nih.gov/pubmed/2285266
Pradalier, A., Baron, J.F., Dry, J. & Launay, J.M. 1984, “Trial treatment of migraine attack by rebreathing of expired air”, Presse médicale, vol. 13, no. 31, pp. 1901. Link: https://www.ncbi.nlm.nih.gov/pubmed/6237334
Ruusuvuori, E. & Kaila, K. 2014, “Carbonic anhydrases and brain pH in the control of neuronal excitability”, Sub-cellular biochemistry, vol. 75, pp. 271-290. Link: https://www.ncbi.nlm.nih.gov/pubmed/24146384
Sikh, S.S. & Agarwal, G. 1974, “Post spinal headache. A preliminary report on the effect of inhaled carbon dioxide”, Anaesthesia, vol. 29, no. 3, pp. 297-300. Link: https://www.ncbi.nlm.nih.gov/pubmed/4599151
Somjen, G.G. & Tombaugh, G.C. 1998, “pH modulation of neuronal excitability and central nervous system functions” in pH and Brain Function, eds. K. Kaila & B.R. Ransom, 1st edn, Wiley-Liss, pp. 373-393.
Spierings E. 2005, “Non-inhaled, intranasal carbon dioxide for the abortive treatment of migraine headache: efficacy, tolerability and safety”. 130th Annual meeting of the American Neurological Association 2005 September 27:S17.
Tombaugh, G.C. 1994, “Mild acidosis delays hypoxic spreading depression and improves neuronal recovery in hippocampal slices”, Journal of Neuroscience, vol. 14, no. 9, pp. 5635-5643. Link: https://www.ncbi.nlm.nih.gov/pubmed/8083759
Tong, C.K. & Chesler, M. 2000, “Modulation of spreading depression by changes in extracellular pH”, Journal of neurophysiology, vol. 84, no. 5, pp. 2449-2457. Link: https://www.ncbi.nlm.nih.gov/pubmed/11067987
Vause, C., Bowen, E., Spierings, E. & Durham, P. 2007, “Effect of carbon dioxide on calcitonin gene-related peptide secretion from trigeminal neurons”, Headache, vol. 47, no. 10, pp. 1385-1397. Link: https://www.ncbi.nlm.nih.gov/pmc/articles/PMC3138149/
von Bornstädt, D., Houben, T., Seidel, J.L., Zheng, Y., Dilekoz, E., Qin, T., Sandow, N., Kura, S., Eikermann-Haerter, K., Endres, M., Boas, D.A., Moskowitz, M.A., Lo, E.H., Dreier, J.P., Woitzik, J., Sakadži?, S. & Ayata, C. 2015, “Supply-demand mismatch transients in susceptible peri-infarct hot zones explain the origins of spreading injury depolarizations”, Neuron, vol. 85, no. 5, pp. 1117-1131. Link: https://www.ncbi.nlm.nih.gov/pubmed/25741731
Bitte beachten Sie: Jede Empfehlung auf dieser Website kann die Anweisung oder die Diagnose eines Gesundheitsexperten nicht ersetzen. Wenn Sie sich nicht sicher sind, wenden Sie sich bitte an Ihren Arzt oder Ihre Ärztin.
Rehaler – © 2021 / CVR: 41553456
Rehaler ApS, Absalongade 26, 8000 Aarhus C , Denmark
Wir verwenden Cookies, um Ihnen ein angenehmes Online-Erlebnis zu ermöglichen und unsere Dienste zu erbringen. Indem Sie rehaler.com nutzen, akzeptieren Sie die Bedingungen für den Gebrauch von Cookies. Mehr erfahren.